যদি শিশুর দাঁত উঠে আসে, তবে তা পুনরায় ভেতরে ঢুকিয়ে দেওয়ার মানে হয় না। তবে স্থায়ী দাঁত পড়ে গেলে তা ডেন্টাল ইমার্জেন্সি হিসেবে গণ্য করা উচিত। অন্যান্য দাঁতের সমস্যা তেমন গুরুত্বপূর্ণ না হলেও দন্ত চিকিৎসকের পরামর্শ নেওয়া অবশ্যকর্তব্য। প্রি-স্কুল ও স্কুলবয়সী শিশুর দাঁত বেশির ভাগ সময় দুর্ঘটনাক্রমে পড়ে গিয়ে থাকে, কিন্তু বয়ঃসন্ধিকালে তা ঘটে খেলাধুলার সময়ে।
দুর্ঘটনায় শিশুর দাঁত ভেঙে গেলে যা করণীয়

করণীয়
যখন কোনো অল্পবয়সী শিশু দাঁত বা মাড়ির ইনজুরিতে পড়ে তখন করণীয়—
► ঠাণ্ডা পানিতে চুবানো গজ দিয়ে রক্তপাতের স্থান চেপে ধরা।
► ফোলা কমানোর লক্ষ্যে বরফ প্যাক ব্যবহার।
► ব্যথা উপশমে প্যারাসিটামল।
যদি স্থায়ী দাঁত ভেঙে যায় বা পড়ে যায়
► দাঁতের সব অংশ বা টুকরা জোগাড় করা।
► ঈষদুষ্ণ গরম পানিতে কুলকুচি করানো।
► ক্ষত স্থানে বরফ প্যাক দিয়ে চাপ।
► দন্ত চিকিৎসকের সঙ্গে যোগাযোগ করা।
যদি স্থায়ী দাঁত পড়ে যায়
► সরাসরি দন্ত চিকিৎসকের কাছে যাওয়া।
► যাওয়ার আগে দাঁতের সব অংশ কুড়িয়ে নিয়ে যাওয়া।
► ভাঙা দাঁতের গোড়া নয়, আগায় ধরে শিশুর দাঁতের গর্তে বসিয়ে দিয়ে, শিশুকে আঙুল দিয়ে তা ধরে রাখতে বলা ও অতিসত্বর ইমার্জেন্সিতে চলে যাওয়া।
► দ্রুত নেওয়া সম্ভব না হলে দাঁত দুধে (ঠাণ্ডা পানিতে নয়) ডুবিয়ে নিয়ে যাওয়া।
► শিশুকে গজ পিস বা রুমাল দিয়ে দাঁতে দাঁত দিয়ে রক্তপাতের স্থান চেপে রাখতে বলা।
প্রতিরোধব্যবস্থা
শিশুর দুর্ঘটনা এড়াতে খেলাধুলার সময় আঘাত পাওয়ার সম্ভাব্য সব ঝুঁকি বিবেচনায় রেখে নজরদারিতে রাখা।
এ বিষয়ে পরামর্শ দিয়েছেন
প্রফেসর ডা. প্রণব কুমার চৌধুরী
সাবেক বিভাগীয় প্রধান, শিশুস্বাস্থ্য বিভাগ
চট্টগ্রাম মেডিক্যাল কলেজ হাসপাতাল
সম্পর্কিত খবর
পপকর্ন লাংস কী, যে কারণে সাবধান হবেন ধূমপায়ীরা
অনলাইন ডেস্ক
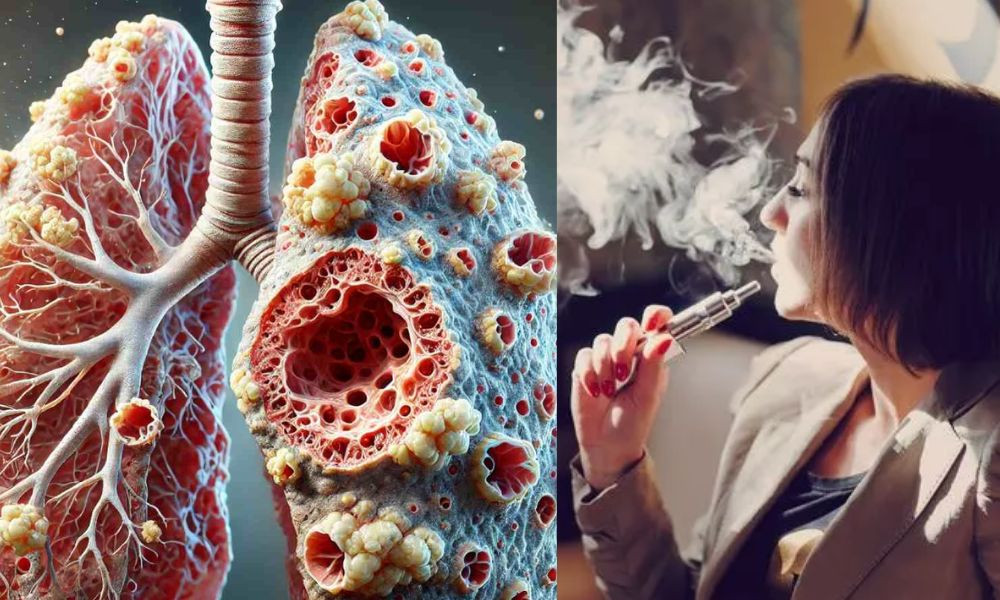
মাত্র সতেরো বছর বয়স। অথচ এই সময়ে দিনরাত কেশে যাচ্ছে। আবার কখনো কখনো শ্বাসকষ্টও হচ্ছে। কাশির কারণ জানতে ঘন ঘন চিকিৎসকের কাছে যাচ্ছে।
চিকিৎসা বিজ্ঞানের ভাষায় ‘পপকর্ন লাংস’ রোগটিকে ‘ব্রঙ্কিওলাইটিস অবলিটেরানস’ বলা হয়। ফুসফুসের বিরল রোগটি ‘পপকর্ন লাংস’ নামে পরিচিতির কারণ হচ্ছে, পপকর্ন মাইক্রোওয়েভে তৈরির সময় ডায়াসিটাইল নামে একটি রাসায়নিক নির্গত হয়। ওই রাসায়নিক শরীরে প্রবেশ করলে ফুসফুসের সংক্রমণ হয়।
পপকর্ন ফুসফুসের লক্ষণ ও উপসর্গ
‘ব্রঙ্কিওলাইটিস ওব্লিটারানস’ (বিও) বা পপকর্ন ফুসফুসের উপসর্গ যেমন কাশি, শ্বাসকষ্ট, বুকে ব্যথা, কাঁপুনি দিয়ে জ্বর, বমিভাব, দুর্বলতা ও শ্বাসকষ্ট, এগুলো যথাযথ চিকিৎসার মাধ্যমে নিয়ন্ত্রণ করা যেতে পারে। তাই দেরি না করে ডাক্তারের সঙ্গে পরামর্শ করা গুরুত্বপূর্ণ। ভেপিংয়ের ফলে সৃষ্ট লাইপয়েড নিউমোনিয়া সাধারণ নিউমোনিয়া থেকে আলাদা।
এই রোগ হলে একজন ব্যক্তি ক্রমাগত কাশি, শ্বাস নিতে অসুবিধা এবং কাশি থেকে রক্ত বা রক্তযুক্ত শ্লেষ্মার মতো লক্ষণগুলো দেখা দিতে পারে। নিউমোথোরাক্স, বা ফুসফুসের ক্ষতি তখনই ঘটে যখন ফুসফুসে একটি ছিদ্র থাকে, যা অক্সিজেনকে বেরিয়ে যেতে দেয়। ধূমপান ও ভেপিং এক্ষেত্রে ভীষণ ক্ষতিকর।
হার্ভার্ড হেলথের মতে, পপকর্ন ফুসফুসের সাধারণ লক্ষণগুলির মধ্যে রয়েছে শ্বাসকষ্ট, এবং কাশি যা হাঁপানি বা ঠান্ডা লাগার সঙ্গে সম্পর্কিত নয়। এই রোগের দ্রুত নির্ণয় জরুরি।
কিভাবে এলো এই রোগ
আমেরিকার নেভাডার বাসিন্দা ব্রায়ান কালেন। ১৪ বছর বয়স থেকে সে ই-সিগারেটের নেশায় আসক্ত হয়ে পড়ে। তার ফলে প্রায় প্রতিদিনই সে ব্যাটারিচালিত যন্ত্রের সাহায্যে ভেপার নিত। ভেপিংয়ের ফলে অ্যাসিটালডিহাইড নামে এক যৌগ তার ফুসফুসে প্রবেশ করত। তার ফলে ক্ষতি হয়েছে ফুসফুসের। সে কারণে এমন বিরল রোগে কিশোরী আক্রান্ত হয়েছে বলেই জানা গেছে।
ফাইবার বা প্লাস্টিক দিয়ে তৈরি এই ব্যাটারিচালিত ই-সিগারেটের মধ্যে একটি প্রকোষ্ঠ থাকে। তার মধ্যে ভরা থাকে বিশেষ ধরনের তরল মিশ্রণ। যন্ত্রটি গরম হয়ে ওই তরলের বাষ্পীভবন ঘটায় এবং ব্যবহারকারী সেই বাষ্প টেনে নেন ফুসফুসে। এই পদ্ধতিকে বলে ‘ভেপিং’। এই বাষ্পেই মিশে থাকে অ্যাসিটালডিহাইড নামে এক ধরনের যৌগ, যা ফুসফুস ছারখার করে দেয়। ই-সিগারেটের তরল মিশ্রণের (ই-লিকুইড) মধ্যে থাকে প্রপেলিন গ্লাইসল, গ্লিসারিন, পলিইথিলিন গ্লাইসল, নানাবিধ ফ্লেভার এবং নিকোটিন, যা ফুসফুসের ক্যানসারের কারণও হয়ে উঠতে পারে।
বলে রাখা ভালো, এর আগে ওই কিশোরী করোনাতেও আক্রান্ত হয়েছিল। সে সময় চিকিৎসক তাকে ই-সিগারেট ছাড়তে পরামর্শ দিয়েছিলেন। তবে সে পরামর্শ কানে নেয়নি। সে কারণেই সম্ভবত অতি দ্রুত ফুসফুসের সমস্যা গুরুতর আকার ধারণ করে বলেই দাবি চিকিৎসকদের। তাদের ধারণা, গত তিন বছর ধরেই নীরবে ফুসফুসে বাসা বেঁধেছিল এই বিরল রোগ। এটি কারো কারো ক্ষেত্রে প্রাণঘাতীও হয়ে উঠতে পারে। তাই চিকিৎসকদের মতে, যত তাড়াতাড়ি সম্ভব ধূমপানের মতো কুঅভ্যাস ছেড়ে দেওয়াই ভালো।
ঝুঁকি কাদের
ডায়াসিটাইল বা অন্যান্য ক্ষতিকারক রাসায়নিকের আশেপাশে থাকা ব্যক্তিরা, যাদের ফুসফুস প্রতিস্থাপন করা হয়েছে বা শ্বাসযন্ত্রের গুরুতর সংক্রমণ রয়েছে এবং যাদের অটোইমিউন রোগ রয়েছে তাদের ক্ষেত্রেই এই রোগের ঝুঁকি বেশি।
কখনো কখনো রাসায়নিক এক্সপোজার বা অটোইমিউন রোগসহ বিভিন্ন কারণে ফুসফুসের প্রদাহ, সময়ের সঙ্গে সঙ্গে ছোট শ্বাসনালীকে ক্ষতি করে, যা পপকর্ন ফুসফুসের কারণ হয়ে দাঁড়ায়।
রোগ নির্ণয়
- পপকর্ন ফুসফুস রোগের চিকিৎসার জন্য প্রাথমিক রোগ নির্ণয় অত্যন্ত গুরুত্বপূর্ণ।
- রোগ নির্ণয়ের সর্বপ্রথম ধাপ হলো রোগীর মেডিক্যাল হিস্ট্রি এবং শারীরিক পরীক্ষা শেষ লক্ষণ এবং ক্ষতিকারক পদার্থের সম্ভাব্য এক্সপোজার নিয়ে আলোচনা করা।
- ফুসফুসের কার্যকারিতা দেখে নিতে ফুসফুসের ক্ষমতা ও বায়ুপ্রবাহের মাত্রার দিকে খেয়াল রাখা।
- ফোর্সড অসিলোমেট্রি (এফওটি) বা ইমপালস অসিলোমেট্রি পরীক্ষা।
- ভেতরে কী চলছে, তা বোঝার জন্য বুকের এক্স-রে বা সিটি স্ক্যান করা।
- বায়োপসির জন্য টিস্যুর নমুনা পরীক্ষা ও সংগ্রহ করতে শ্বাসনালি দিয়ে ক্যামেরাসহ একটি নমনীয় টিউব ঢুকিয়ে ব্রঙ্কোস্কোপি করা হয়।
পপকর্ন ফুসফুসের চিকিৎসা
- চিকিৎসকরা বলছেন, ওষুধ থেকে শুরু করে অক্সিজেন থেরাপি পর্যন্ত বিভিন্ন পদ্ধতির মাধ্যমে পপকর্ন ফুসফুসের রোগের চিকিৎসা করা যেতে পারে।
- ফোলা কমাতে প্রিডনিসোনের মতো ওষুধ লাগবে।
- অ্যালবুটেরলের মতো ইনহেলার রোগীকে শ্বাস-প্রশ্বাস নিতে সাহায্য করে।
- অক্সিজেন থেরাপি রোগীকে নিঃশ্বাসের কষ্ট লাঘব করবে।
- খুব গুরুতর ক্ষেত্রে রোগীর ফুসফুস প্রতিস্থাপন করা যেতে পারে, কিন্তু এটি শুধু রোগীর জীবনের শেষ পর্যায়ে দাঁড়িয়েই করা হয়।
সূত্র : আনন্দবাজার, হিন্দুস্তান টাইমস।
ঢাকার বাইরে ডেঙ্গুতে ২ জনের মৃত্যু
অনলাইন ডেস্ক
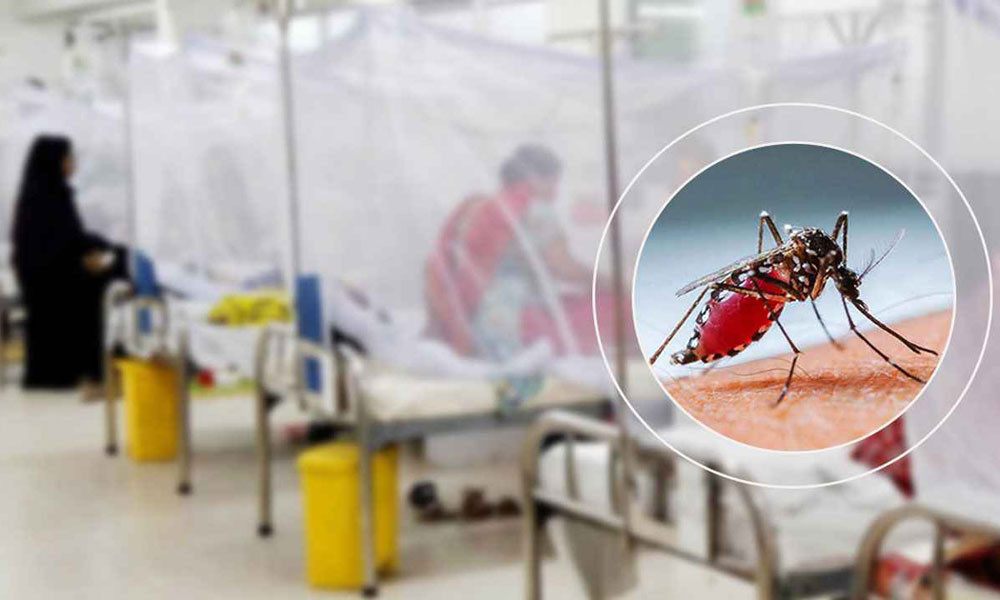
গত ২৪ ঘণ্টায় ডেঙ্গু জ্বরে আক্রান্ত হয়ে আরো ২২ জন দেশের বিভিন্ন হাসপাতালে ভর্তি হয়েছে। এ সময়ে ডেঙ্গু আক্রান্ত হয়ে দুজনের মৃত্যু হয়েছে।
আজ শনিবার স্বাস্থ্য অধিদপ্তরের হেলথ ইমার্জেন্সি অপারেশন সেন্টার ও কন্ট্রোল রুম থেকে পাঠানো সংবাদ বিজ্ঞপ্তিতে এ তথ্য জানানো হয়।
বিজ্ঞপ্তিতে বলা হয়, গত ২৪ ঘণ্টায় ডেঙ্গু আক্রান্ত হয়ে হাসপাতালে ভর্তি রোগীর মধ্যে বরিশাল বিভাগে (সিটি করপোরেশনের বাইরে) ১০ জন, চট্টগ্রাম বিভাগে (সিটি করপোরেশনের বাইরে) ২ জন, ঢাকা বিভাগে (সিটি করপোরেশনের বাইরে) ৪ জন, ঢাকা উত্তর সিটি করপোরেশনে ৩ জন, ঢাকা দক্ষিণ সিটি করপোরেশনে ৩ জন রয়েছে।
চলতি বছরে ডেঙ্গু আক্রান্ত হয়ে হাসপাতালে ভর্তি হয়েছে মোট ২ হাজার ৭৪ জন। আক্রান্তদের মধ্যে ৬২ শতাংশ পুরুষ এবং ৩৮ শতাংশ নারী।
২০২৪ সালের জানুয়ারি থেকে ৩১ ডিসেম্বর পর্যন্ত মোট ডেঙ্গু আক্রান্ত হয়েছে এক লাখ এক হাজার ২১৪ জন এবং মারা গেছে ৫৭৫ জন।
কিডনিতে পাথর হয়েছে বুঝবেন লক্ষণে
অনলাইন ডেস্ক
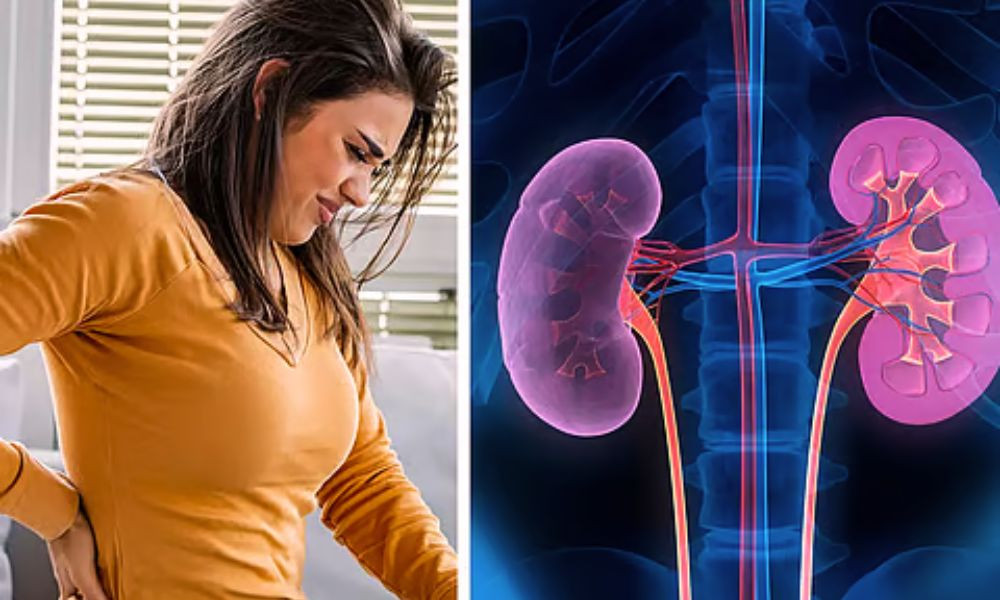
প্রাকৃতিক খনিজ উপাদান নিয়ে প্রকৃতিতে যেমন পাথর তৈরি হচ্ছে, তেমনই মানবদেহের উপাদান ও খনিজ দিয়ে আমাদের শরীরের কয়েকটি অঙ্গে পাথর তৈরি হতে পারে। সাম্প্রতিক ধারণা হলো, প্রস্রাবে দ্রব অত্যধিক ঘন হলে পাথরের কণা বা ক্রিস্টাল তৈরি হয়। এ অবস্থা সৃষ্টি হয় যদি শরীর থেকে প্রতিনিয়ত পানি কমে যায়। কিভাবে বুঝবেন যে আপনার কিডনিতে পাথর হয়েছে—তা জানাতেই আজকের প্রতিবেদন।
কিডনিতে পাথরের লক্ষণ
কিডনির পাথরগুলো মূত্রনালীতে প্রবেশের আগে বোঝা যায় না। যে নালীগুলো আপনার কিডনি ও মূত্রাশয়কে সংযুক্ত করে সেগুলোতে যদি পাথরগুলো আটকে যায়, তখন সেটি প্রস্রাবের প্রবাহকে বাধাগ্রস্ত করতে পারে। এর ফলে কিডনি বড় হতে পারে এবং মূত্রনালীতে খিঁচুনি হতে পারে, উভয়ই যন্ত্রণাদায়ক হতে পারে।
- পাঁজরের খাঁচার ঠিক পিছনে, পাশে ও পিছনে তীক্ষ্ণ অস্বস্তি
- তলপেটে ও কুঁচকিতে বিকিরণকারী ব্যথা
- গোলাপি, লাল বা বাদামি প্রস্রাব
- মেঘলা প্রস্রাব
- বমি ও বমি বমি ভাব
কিডনি পাথর মূত্রনালীর মধ্য দিয়ে যাওয়ার সময় যে ব্যথা অনুভূত হয় তা পরিবর্তিত হতে পারে। উদাহরণস্বরূপ, একটি ভিন্ন স্থানে স্থানান্তরিত হওয়া বা তীব্রতা বেড়ে যাওয়া।
কিডনিতে পাথরের চিকিৎসা
কিডনিতে পাথরের চিকিৎসা পাথরের ধরন ও কারণের ওপর নির্ভর করে পরিবর্তিত হতে পারে।
ন্যূনতম উপসর্গসহ ছোট পাথর
তরল গ্রহণ বাড়ান : প্রতিদিন প্রায় ২ থেকে সাড়ে ৩ লিটার পানি পান করুন।
ব্যথা উপশম ব্যবহার করুন : মূত্রনালী দিয়ে ছোট পাথর পাস হওয়া অস্বস্তিকর হতে পারে। হালকা ব্যথা উপশম করার জন্য চিকিৎসক আইবুপ্রোফেন (অ্যাডভিল, মট্রিন আইবি) বা নেপ্রোক্সেন সোডিয়ামের (আলেভ) মতো ওভার-দ্য-কাউন্টার ব্যথা উপশমকারীর পরামর্শ দিতে পারেন।
চিকিৎসা থেরাপি : চিকিৎসক আপনার কিডনি পাথরের উত্তরণ সহজতর করার জন্য ওষুধ লিখে দিতে পারেন।
বড় পাথর ও বেশি উপসর্গ
এক্সট্রাকর্পোরিয়াল শক ওয়েভ লিথোট্রিপসি (ESWL)
এই চিকিৎসা কিডনি পাথর ভেঙ্গে শব্দ তরঙ্গ তৈরি করে। আকার ও অবস্থানের ওপর ভিত্তি করে নির্দিষ্ট ধরনের পাথরের জন্য এটি সুপারিশ করা হয়। ESWL শক ওয়েভ তৈরি করে, যা পাথরকে ছোট ছোট টুকরো করে দেয় এবং প্রস্রাবের মাধ্যমে বের করে দেয়।
পদ্ধতিটি ৪৫ থেকে ৬০ মিনিট স্থায়ী হয়। এতে অবসাদ বা হালকা অ্যানেশেসিয়া থাকতে পারে। সম্ভাব্য পার্শ্বপ্রতিক্রিয়াগুলোর মধ্যে রয়েছে প্রস্রাবে রক্ত, ক্ষত ও পাথরের টুকরো মূত্রনালীর মধ্য দিয়ে যাওয়ার কারণে অস্বস্তি। এ ছাড়া আরো বিভিন্ন ধরনের চিকিৎসা রয়েছে।
কিডনিতে পাথর নির্ণয়
চিকিৎসক যদি মনে করেন যে আপনার কিডনিতে পাথর আছে, তাহলে আপনাকে নিম্নলিখিত ডায়াগনস্টিক পরীক্ষাগুলো করতে বলতে পারেন—
রক্ত পরীক্ষা : রক্ত পরীক্ষার ফলে আপনার রক্তে ক্যালশিয়াম বা ইউরিক এসিডের অতিরিক্ত পরিমাণ রয়েছে কি না বোঝা যাবে। রক্ত পরীক্ষার ফলাফল কিডনির স্বাস্থ্য নিরীক্ষণ করতে সাহায্য করে এবং অন্য চিকিৎসার প্রয়োজন থাকলে তাও জানা যেতে পারে।
প্রস্রাব পরীক্ষা : ২৪-ঘণ্টার প্রস্রাব সংগ্রহের পরীক্ষাটি প্রকাশ করতে পারে যে আপনি হয় অনেক বেশি পাথর-গঠনকারী খনিজ নিঃসরণ করছেন বা পর্যাপ্ত পাথর প্রতিরোধকারী রাসায়নিক নেই। এই পরীক্ষার জন্য পরপর দুই দিনে দুটি প্রস্রাবের নমুনা সংগ্রহ করার পরামর্শ দিতে পারেন চিকিৎসক।
ইমেজিং : মূত্রনালীর ইমেজিং পরীক্ষা কিডনিতে পাথর প্রকাশ করতে পারে। এমনকি ছোট পাথর উচ্চ-গতি বা দ্বৈত-শক্তি কম্পিউটারাইজড টমোগ্রাফি (সিটি) ব্যবহার করে সনাক্ত করা যেতে পারে।
কিডনিতে পাথর বা কিডনিতে কোনো সমস্যা থাকলে চিকিৎসকের পাশাপাশি একজন পুষ্টিবিদের পরামর্শও নিতে পারেন। যিনি আপনাকে একটি খাদ্য পরিকল্পনা তৈরি করতে সহায়তা করতে পারেন। যার ফলে আপনার কিডনিতে পাথর হওয়ার ঝুঁকি কমাতে পারে।
সূত্র : কেয়ার হসপিটাল
কোন বয়সে কোন স্বাস্থ্য পরীক্ষা করা অবশ্যই প্রয়োজন
অনলাইন ডেস্ক

বয়স বাড়ার সঙ্গে সঙ্গে নানা শারীরিক সমস্যা বাড়তে থাকে। আজ পেটে ব্যথা, তো কাল হাঁটুতে ব্যথা। কী থেকে সমস্যা হচ্ছে, তা জানা বা বোঝার চেষ্টা খুব কম মানুষই করেন। বেশিরভাগেরই অভ্যাস হলো অসুস্থ হলেই নিজে থেকে দেখেশুনে ওষুধ খেয়ে ফেলা।
এই বিষয়ে মেডিসিন বিশেষজ্ঞদের মত, স্বাস্থ্য পরীক্ষার কোনো নির্দিষ্ট বয়স নেই। যেকোনো বয়সে একাধিক কারণে স্বাস্থ্য পরীক্ষার প্রয়োজন হতে পারে।
আপনি যদি মনে করেন একেবারে ৪০ বছর বা ৫০ বছরে গিয়ে স্বাস্থ্য পরীক্ষা করাবেন, তাহলে কিন্তু ভুল হবে। তত দিনে নানা জটিল অসুখ ডালপালা মেলতে পারে শরীরে। বছরে এক বার রক্তে শর্করা, হিমোগ্লোবিন, টিএসএইচ, ভিটামিন-ডি, ক্যালশিয়াম, লিপিড প্রোফাইল টেস্ট, উচ্চ রক্তচাপ, ইসিজি, দৃষ্টি ও শ্রবণশক্তি পরীক্ষা করাতেই হবে।
কোন বয়সে কী পরীক্ষা করাবেন
২০ বছর বয়সের পর
- রক্তচাপ ও কমপ্লিট ব্লাড কাউন্ট (সিবিসি) : রক্তাল্পতা, সংক্রমণ, হাইপারটেনশনের ঝুঁকি আছে কি না ধরা পড়বে।
- ব্লাড সুগার টেস্ট : প্রি-ডায়াবেটিক কি না জানতে প্রয়োজন।
- লিপিড প্রোফাইল : রক্তে কোলেস্টেরলের পরিমাণ ও হার্টের স্বাস্থ্য জানতে জরুরি।
- থাইরয়েড ফাংশন টেস্ট : টি৩, টি৪, টিএসএইচ পরীক্ষা করা হয়, থাইরয়েডের সমস্যা রয়েছে কি না তা ধরার জন্য।
- ভিটামিন-ডি ও বি১২ টেস্ট : খুবই গুরুত্বপূর্ণ স্বাস্থ্য পরীক্ষা।
৩০ বছরের পরে
- ব্লাড সুগার ও কোলেস্টেরল টেস্ট : ত্রিশের পর থেকে ডায়াবেটিসের ঝুঁকি আরো বাড়ে। তাই এই দুটি পরীক্ষা করিয়ে নেওয়া জরুরি।
- ব্লাড প্রেশার : রক্তচাপ ওঠানামা করছে কি না, তা জানা জরুরি।
- লিভার ও কিডনি ফাংশন টেস্ট : ফ্যাটি লিভারের সমস্যা হচ্ছে কি না, জানতে লিভার ফাংশন টেস্ট জরুরি। তা ছাড়া আলট্রাসাউন্ড করা যেতে পারে। কিডনির জন্য কিডনি ফাংশন টেস্ট বা রেনাল ফাংশন টেস্ট করানো জরুরি। এ ছাড়া ইউরিনারি অ্যালবুমিন-ক্রিয়েটিনিন রেশিয়ো (ইউএসিআর) টেস্টও করাতে হবে।
৪০ বছরের পর
- প্যাপ স্মিয়ার ও এইচপিভি টেস্ট : জরায়ুমুখের ক্যান্সারের আশঙ্কা আছে কি না, তা ধরা পড়বে।
- ম্যামোগ্রাম: চিকিৎসকের পরামর্শ নিয়ে নারীদের ম্যামোগ্রাম পরীক্ষা এবং স্তনের এমআরআই স্ক্যান করিয়ে নেওয়া খুব জরুরি।
- চোখ ও দাঁতের পরীক্ষা : মায়োপিয়া, হাইপারোপিয়া ও প্রেসবায়োপিয়া পরীক্ষা করানো উচিত। এই তিনটি পরীক্ষার মাধ্যমেই আপনার দৃষ্টিশক্তির মান কেমন, তা যাচাই করা হয়।
- হার্টের পরীক্ষা : ইসিজি, ট্রেডমিল টেস্ট, ইকোকার্ডিয়োগ্রাম, কোলেস্টেরল টেস্ট করাতেই হবে। নিয়মিত রক্তের সিরাম, লিপিড পরীক্ষা করাতে হবে। যদি কম বয়সে বাইপাস সার্জারি হয়ে থাকে তাহলে আবার পরীক্ষা করানো দরকার। বাইপাস করালেও হার্ট অ্যাটাকের সম্ভাবনা থেকেই যায়।
- হরমোনাল টেস্ট : ত্রিশের পর থেকেই হরমোনের ওঠানামা শুরু হয়। তাই চিকিৎসকের পরামর্শ নিয়ে হরমোনের কিছু পরীক্ষা করিয়ে রাখা জরুরি।
- বোন ডেনসিটি টেস্ট : হাড়ের স্বাস্থ্য কেমন আছে জানতে চল্লিশের পর বোন মিনারেল ডেনসিটি টেস্ট করাতেই হবে।
সূত্র : আনন্দবাজার












